Co to jest wirus HPV i skąd się bierze?
Wirus HPV (Human Papillomavirus), czyli wirus brodawczaka ludzkiego, to patogen przenoszony podczas kontaktów seksualnych. Nawet 80% populacji w ciągu swojego życia zakazi się tym wirusem. HPV występuje w około 100 serotypach (czyli niepoprawnie mówiąc „szczepach”), z których tylko część cechuje wysoka onkogenność – zdolność do wywołania choroby nowotworowej. Główną chorobą onkologiczną wywołaną przez HPV jest rak szyjki macicy.
Co to jest wirus HPV?
Wirus brodawczaka ludzkiego występuje w około 100 odmianach, o których wspomniano powyżej. Większość z nich ma niskoonkogenny charakter, czyli występuje mała szansa na rozwój raka z powodu infekcji HPV, natomiast częściej może dojść do pojawienia się charakterystycznych brodawek (kłykcin kończystych). Serotypy wywołujące łagodne zmiany to min.: 6, 11, 30, 40, 42, 53, 66, 68, 69. Odmiany wysokoonkogenne (duże ryzyko wystąpienia raka na skutek infekcji wirusowej) to: 16, 18, 31, 33, 39, 45, 51, 52, 67.
Wirus HPV – jak można się zarazić (przyczyny)?
Wirusem HPV zakażamy się głównie przez kontakty seksualne: na drodze penetracji dopochwowej, seksu oralnego oraz analnego. Prezerwatywa zmniejsza ryzyko transmisji wirusa, jednak nie chroni przed nią całkowicie. Opisywane są również infekcje u dziewic, w związku z czym należy podejrzewać, że kontakty płciowe nie są jedyną drogą transmisji, aczkolwiek na pewno główną (można się także zarazić, używając wspólnej bielizny lub ręczników).
Należy pamiętać, że najważniejszym elementem profilaktyki wtórnej (wykrycie wczesnego etapu zakażenia) jest coroczne wykonywanie cytologii. Badanie to należy zrobić w ciągu roku od pierwszego współżycia lub w wieku 25 lat, jeśli wcześniej kobieta nie uprawiała seksu.
Wirus HPV – objawy
Objawy infekcji wirusem HPV przez długi czas są utajone – choroba nie daje żadnych objawów i może być wykryta jedynie na podstawie cytologii. Zaniedbane zakażenie po wielu latach może przekształcić się w raka szyjki macicy, zwanego cichym zabójcą kobiet. Nazwa odnosi się do długiego okresu bez żadnych objawów. Jeżeli pojawią się pierwsze dolegliwości: nieprawidłowe krwawienia z dróg rodnych, krwawienia po stosunku, upławy – często świadczy to o zaawansowanym etapie choroby.
Wirus HPV u mężczyzn
U mężczyzn wirus HPV wywołuje ryzyko wystąpienia brodawek w okolicy płciowej, tzw. kłykciny kończyste. Obecne są najczęściej w okolicy krocza czy odbytu. Dodatkowo infekcja zwiększa ryzyko wystąpienia raka prącia, krtani, gardła lub języka. Są to jednak o wiele rzadsze nowotwory niż rak szyjki macicy. Na Zachodzie powszechne jest szczepienie przeciwko HPV chłopców – nie tylko po to, aby chronić ich przed konsekwencjami infekcji, ale również dlatego, by chronić kobiety przed transmisją wirusa.
Wirus HPV u kobiet
Większość infekcji u kobiet jest bezobjawowych, w związku z czym kobieta nie wie o tym, czy jest zakażona, czy nie. Sposobem na to, aby się o tym dowiedzieć, jest wykonywanie cytologii.
Pamiętajmy, że nie u każdej kobiety z infekcją HPV dojdzie do rozwoju raka szyjki macicy. Jednakże taka kobieta jest w grupie ryzyka, w związku z czym powinna skrupulatnie pilnować regularnych wizyt u ginekologa oraz corocznej cytologii.
Infekcja HPV – jak przebiega?
Infekcja przez długi czas (nawet kilka lat) przebiega bezobjawowo. Po tym czasie, u 10-20% osób zakażenie przejdzie w postać przetrwałą. W tej grupie u 30-40% pacjentów może dojść do rozwoju nowotworu. Rak szyjki macicy daje objawy dopiero w zaawansowanym stadium: głównie są to upławy i nieprawidłowe krwawienia. Natomiast 80-90% osób z infekcją HPV pokona wirusa na drodze samowyleczenia.
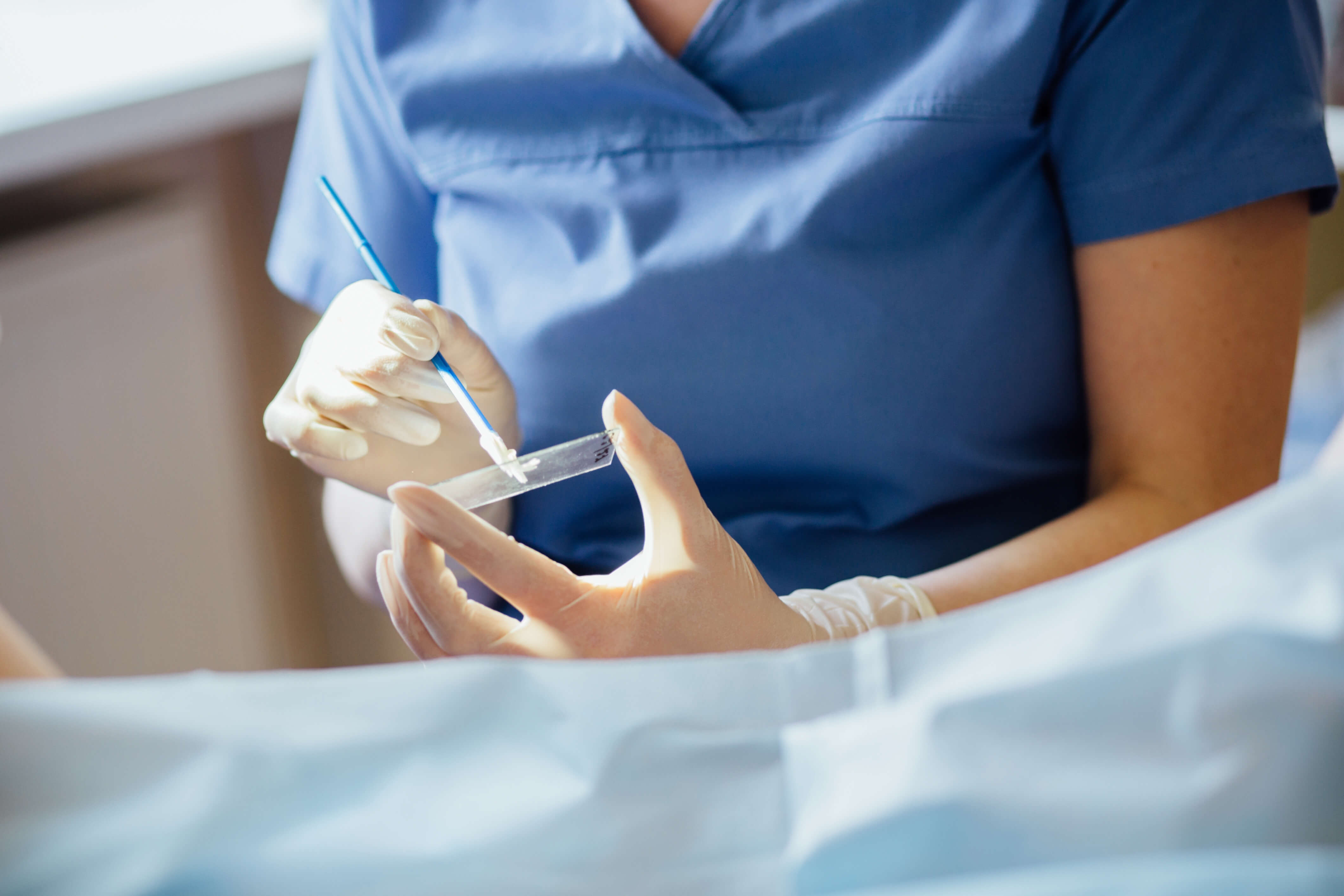
Wirus HPV – badanie
Typowym badaniem wykrywającym obecność infekcji HPV jest cytologia, czyli rozmaz na szkiełku komórek z tarczy i kanału szyjki macicy uzyskanych dzięki wymazowi za pomocą szczoteczki cytologicznej. Badanie przeprowadza się w warunkach gabinetu ginekologicznego, po założeniu wziernika do pochwy. Cytologia nie boli i jest nieinwazyjna. Powinny ją wykonywać wszystkie kobiety w wieku od 25 do 59 lat. Jeżeli rozpoczęcie współżycia miało miejsce wcześniej – pierwsze badanie należy wykonać w ciągu roku od inicjacji seksualnej. Infekcję wirusem HPV można wykryć także poprzez wykrycie w próbce krwi materiału DNA wirusa.
Wirus HPV – leczenie
Leczenie infekcji polega na postępowaniu objawowym. W przypadku obecności kłykcin kończystych – należy je usunąć. Jeśli infekcja wywołała zmiany w obrębie szyjki macicy, konieczne jest usunięcie ich metodą laserową lub poprzez konizację szyjki macicy. Niestety nie ma leku, który skutecznie wyeliminuje wirusa z naszego organizmu. Stąd raz wykryta infekcja wymaga regularnej kontroli do końca życia. Dlatego też lepiej zapobiegać – poprzez szczepienie i odpowiedzialne kontakty seksualne – niż leczyć.
Wirus HPV – szczepienie
Obecnie na rynku dostępnych jest kilka rodzajów szczepionek chroniących przed infekcją wirusem HPV: 2-, 4- lub 9-walentna (walentność mówi nam przed iloma serotypami chroni zaszczepienie się). Pamiętajmy, że szczepionki uodparniają tylko przed kilkoma, najbardziej groźnymi pod względem onkologicznym, szczepami (głównie 16, 18), dlatego mimo zaszczepienia się, powinniśmy regularnie wykonywać cytologię oraz odbywać coroczne wizyty kontrolne u ginekologa.
Szczepienie HPV najlepiej wykonywać u dziewczynek między 11. a 12. rokiem życia. W tym też okresie szczepionki często bywają refundowane przez lokalne programy realizowane przez samorządy. Jednak coraz częściej mówi się o konieczności szczepienia także chłopców oraz dziewczyn, które już rozpoczęły współżycie.
Według najnowszych badań można się szczepić podczas laktacji, natomiast nie należy tego robić w trakcie ciąży.
Szczepionki są wysoce skuteczne i w Australii, gdzie szczepi się na szeroką skalę, prognozuje się całkowite wyeliminowanie raka szyjki macicy do 2035 roku!