Co półpasiec ma wspólnego z ospą wietrzną? Przewodnik po objawach choroby, leczeniu i profilaktyce
Szacuje się, że nawet co czwarta osoba po 50. roku życia zachoruje na półpasiec. Objawy u dorosłych są bardzo uciążliwe i prowadzą do znacznego obniżenia jakości życia. Co ciekawe, schorzenie to wywołuje ten sam wirus, który powoduje ospę wietrzną, jednak jej przechorowanie nie chroni przed półpaścem. Co to za choroba i jak z nią walczyć? Dowiedz się więcej na temat półpaśca.
Co to jest półpasiec i dlaczego powstaje?
Półpasiec (łac. herpes zoster) to choroba zakaźna wywoływana przez ten sam wirus, który przy pierwszym kontakcie odpowiada za ospę wietrzną – Varicella Zoster Virus (VZV), nazywany też Human Herpesvirus-3 (HHV-3). Po jej przechorowaniu patogen nie znika z organizmu. Układ odpornościowy hamuje jego aktywność, ale VZV pozostaje w stanie uśpienia w grzbietowych zwojach nerwowych.
Po latach, najczęściej u osób dorosłych lub starszych, wirus może się reaktywować. Dotyczy to każdego pacjenta, który przeszedł ospę wietrzną, niezależnie od tego, jak ciężki był jej przebieg. Czynnikiem sprzyjającym reaktywacji VZV jest osłabiony układ odpornościowy, np. w wyniku:
- stresu, przemęczenia,
- chorób przewlekłych,
- przyjmowania leków immunosupresyjnych (np. po przeszczepach),
- infekcji,
- naturalnego spadku odporności związanego z wiekiem.
Wybudzony z uśpienia wirus ospy wietrznej i półpaśca wywołuje stan zapalny nerwów i unerwionego przez nie obszaru skóry. Najczęściej choroba obejmuje nerwy międzyżebrowe i nie przekracza linii środkowej ciała – stąd nazwa „półpasiec”.
Jak się objawia półpasiec?
W przebiegu półpaśca możemy wyróżnić dwa etapy – fazę objawów zwiastunowych oraz okres zmian skórnych.
Początki półpaśca – pierwsze objawy choroby, zanim pojawi się wysypka
Pierwsze objawy półpaśca często bywają mylone z przeziębieniem lub neuralgią. Faza prodromalna, czyli poprzedzająca wysypkę, trwa zwykle od 1 do 5 dni. W tym czasie mogą wystąpić:
- piekący, kłujący, pulsujący ból wzdłuż przebiegu nerwu – może być ciągły lub przerywany, pojawiający się sporadycznie albo wyzwalany przez dotyk,
- pieczenie, mrowienie lub świąd skóry,
- uczucie zmęczenia, bóle głowy lub mięśni, stan podgorączkowy, złe samopoczucie.
U niektórych osób ból jest tak silny, że poszukują pomocy medycznej jeszcze przed pojawieniem się charakterystycznych objawów skórnych. Dolegliwości te mogą utrzymywać się nawet do tygodnia po ustąpieniu wykwitów skórnych.
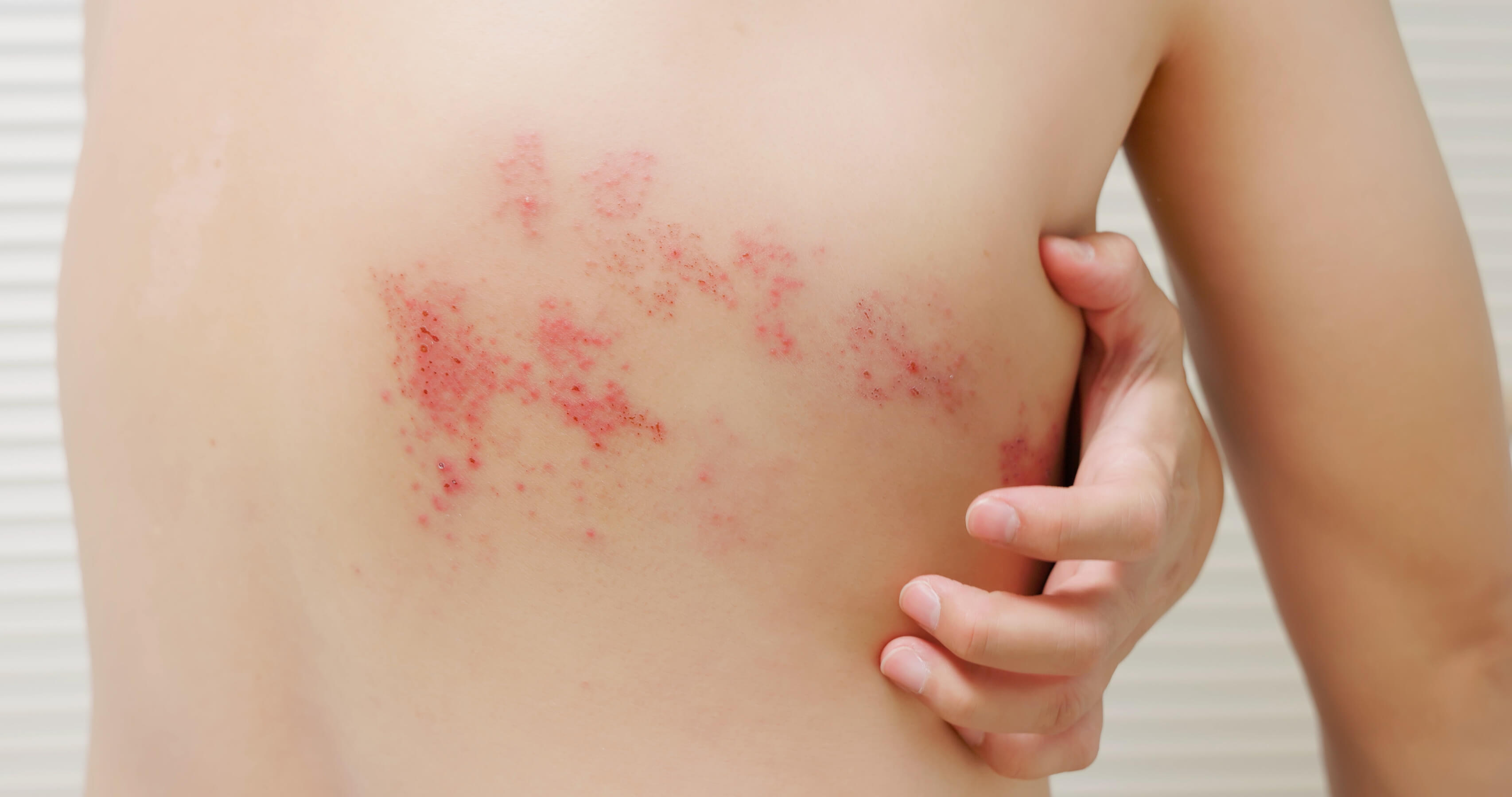
Jak wygląda półpasiec? Ewolucja charakterystycznej wysypki
Po kilku dniach od pojawienia się bólu, w tym samym miejscu pojawia się wysypka. Przebiega ona etapami:
- Rumień (zaczerwienienie) – skóra w miejscu objętym zapaleniem staje się czerwona i obrzęknięta. Utrzymuje się krótko, więc łatwo go przeoczyć.
- Grudki i pęcherzyki – pojawiają się w skupiskach, a w ciągu 1–2. dni powstają z nich drobne, bolesne pęcherzyki wypełnione płynem, a następnie krosty.
- Pękanie pęcherzyków – po 4-5. dniach pęcherzyki surowicze pękają i pozostawiają bolesne nadżerki i owrzodzenia.
- Zasychanie i strupienie – w ciągu 7-10. dni zmiany skórne pokrywają się strupami, które odpadają po 3-4. tygodniach.
Nowe wykwity skórne pojawiają się rzutami przez ok. 7 dni, a po wygojeniu często pozostawiają przebarwienia, odbarwienia lub blizny. Charakterystyczne dla półpaśca jest umiejscowienie zmian w obrębie obszaru skóry unerwionego przez objęty stanem zapalnym korzeń nerwowy, po jednej stronie ciała.
Półpasiec w nietypowych i groźnych lokalizacjach
W większości przypadków półpasiec obejmuje tułów lub okolice międzyżebrowe. Jednak gdy wirus uaktywni się w obrębie nerwów czaszkowych, może mieć ciężki przebieg.
Półpasiec na twarzy
Zajęcie nerwu trójdzielnego może powodować wysypkę na policzku, nosie lub brodzie, a także silny ból, który utrzymuje się długo po ustąpieniu zmian skórnych. Często wymaga leczenia neurologicznego i okulistycznego.
Półpasiec oczny
Występuje, gdy wirus VZV zajmie gałąź oczną nerwu trójdzielnego. Objawia się bólem oka i wysypką na czole, powiece lub czubku nosa. Często towarzyszy mu przekrwienie spojówki, zamglone widzenie i obrzęk. Przy braku szybkiego wdrożenia leczenia może prowadzić do upośledzenia, a nawet utraty wzroku.
Półpasiec uszny
Wirus może zaatakować unerwienie okolic ucha, co powoduje namnażanie pęcherzy i krostek w obrębie małżowiny usznej, przewodu słuchowego zewnętrznego i błony bębenkowej. Towarzyszą im szumy w uchu, niedosłuch, zawroty głowy i silny ból, a czasem także porażenie mięśni twarzy po zajętej stronie.
Półpasiec rozsiany
Występuje głównie u osób z ciężkim niedoborem odporności. Oprócz zmian skórnych w wielu miejscach, wirus może zaatakować narządy wewnętrzne, mózg lub płuca. To ciężki przebieg kliniczny półpaśca i stan potencjalnie zagrażający życiu.
Czy półpasiec jest zaraźliwy? Wszystko o zakaźności
Choć półpasiec nie przenosi się tak łatwo jak ospa wietrzna, pacjenci z aktywną wysypką mogą stanowić źródło zakażenia dla osób z grup ryzyka. Kiedy półpasiec może być niebezpieczny dla otoczenia i jak ograniczyć możliwość zakażenia?
Czy można zarazić się półpaścem od chorego?
Nie można zarazić się półpaścem bezpośrednio od innej osoby w taki sam sposób, jak w przypadku innych infekcji (np. drogą kropelkową). Jednak wirus VZV może przenieść się z chorego na osobę, która nigdy nie chorowała na ospę wietrzną i nie była szczepiona. Nie wywoła u niej półpaśca, ale właśnie ospę wietrzną.
Zakażenie może nastąpić tylko poprzez kontakt z płynem z pęcherzyków, dlatego sama rozmowa czy przebywanie w jednym pomieszczeniu nie stanowią zagrożenia. Ryzyko transmisji jest niewielkie i znacznie niższe niż w przypadku typowej ospy.
Kiedy i jak długo chory na półpasiec zaraża?
Osoba chora na półpasiec zaraża, gdy jest w fazie pękania pęcherzyków. Do zakażenia wirusem nie może dojść ani przed wystąpieniem wysypki, ani po jej zaschnięciu do strupków.
Jak chronić bliskich, gdy chorujesz na półpasiec?
Przede wszystkim należy zakrywać zmiany skórne i unikać ich przypadkowego dotknięcia przez osoby w pobliżu. Nie wolno dzielić się ręcznikami, ubraniami czy pościelą, na których mógłby przenieść się płyn z pęcherzyków. Szczególną ostrożność zachowuj w przypadku osób z grup ryzyka ciężkiego przebiegu ospy wietrznej, z którymi najlepiej unikać kontaktu w zakaźnej fazie choroby. Należą do nich:
- kobiety w ciąży,
- noworodki,
- pacjenci z niedoborami odporności lub stosujący leki immunosupresyjne.
Powikłania po półpaścu – co może się zdarzyć po chorobie?
Większość osób zdrowieje bez następstw, jednak u części pacjentów zakażenie wirusem ospy wietrznej i półpaśca pozostawia długotrwałe powikłania. Ich ryzyko rośnie z wiekiem i w przypadku opóźnionego leczenia przeciwwirusowego, a także u osób, które nie zaszczepiły się przeciwko VZV.
Najczęstszym powikłaniem półpaśca jest neuralgia popółpaścowa (inaczej nerwoból poherpetyczny). Dochodzi do niej w wyniku uszkodzenia nerwów zajętych przez wirusa. Objawia się przewlekłym bólem w miejscu wcześniejszej wysypki, utrzymującym się co najmniej miesiąc po jej ustąpieniu. Niestety może trwać nawet latami, pozostając trwałym następstwem półpaśca.
Inne, rzadsze powikłania, które dotykają zwykle osób ze znacznie osłabioną odpornością organizmu, to m.in.:
- aseptyczne zapalenie opon mózgowo-rdzeniowych – o łagodnym, bezobjawowym przebiegu,
- ostre lub przewlekłe zapalenie mózgu,
- udar mózgu – to rzadkie powikłanie półpaśca ocznego,
- zapalenie rdzenia kręgowego,
- zapalenie rogówki lub siatkówki,
- porażenie nerwu twarzowego.
Leczenie półpaśca – jak złagodzić ból i przyspieszyć gojenie?
Leczenie półpaśca ma na celu skrócenie czasu trwania choroby, złagodzenie bólu i zapobieganie powikłaniom. Kluczowe jest szybkie rozpoczęcie terapii – najlepiej w ciągu 72 godzin od pojawienia się objawów. Wykorzystuje się w niej:
- leki przeciwwirusowe, np. acyklowir, które zmniejszają ryzyko powikłań i przyspieszają gojenie zmian skórnych,
- leki przeciwbólowe – dobierane w zależności od nasilenia dolegliwości bólowych. W łagodnych przypadkach stosuje się preparaty dostępne bez recepty, natomiast jeśli rozwinie się neuralgia popółpaścowa, konieczne mogą być silniejsze środki przeciwbólowe oraz inne leki stosowane w tym wskazaniu (np. przeciwdepresyjne czy przeciwpadaczkowe),
- leczenie miejscowe – zmiany można przemywać płynami antyseptycznymi (np. z oktenidyną), jednak nie zaleca się już pudrów wysuszających czy znieczulających, które były wcześniej stosowane w tym wskazaniu.
W przypadku rozległych zmian, podejrzenia powikłań lub nietypowego przebiegu choroby warto skonsultować się z dermatologiem, który oceni stopień zaawansowania wysypki i dobierze odpowiednie leczenie przeciwwirusowe i miejscowe. Taka wizyta jest szczególnie ważna u osób starszych i pacjentów z obniżoną odpornością.
Dlaczego na półpasiec nie stosuje się antybiotyków?
Antybiotyki zwalczają bakterie, a półpasiec jest infekcją wirusową. Stosuje się je wyłącznie, gdy dojdzie do bakteryjnego nadkażenia skóry – np. po rozdrapaniu pęcherzyków.
Szczepienie na półpasiec – najskuteczniejsza profilaktyka
Szczepienie przeciwko półpaścowi jest obecnie najskuteczniejszym sposobem zapobiegania tej chorobie zakaźnej i jej powikłaniom. Stosowana w Europie szczepionka to preparat rekombinowany, zawierający fragment wirusa VZV oraz adiuwant (dodatek) wzmacniający odpowiedź immunologiczną.
Jej skuteczność w zapobieganiu półpaścowi wynosi ponad 90%, chroni także przed neuralgią popółpaścową. Szczepienia ochronne zaleca się:
- wszystkim pacjentom powyżej 50. roku życia,
- osobom dorosłym o zwiększonym ryzyku zachorowania na półpasiec, np. z obniżoną odpornością czy chorobami przewlekłymi.
Czy szczepionka na półpasiec jest refundowana?
Tak, obecnie w Polsce szczepienie przeciwko półpaścowi jest objęta refundacją, a w przypadku pacjentów powyżej 65. roku życia może być przepisana bezpłatnie.
Szczepionka na półpasiec – ile dawek trzeba przyjąć?
Pełny cykl szczepienia obejmuje dwie dawki podawane w odstępie 2–6 miesięcy.
Najczęściej Zadawane Pytania (FAQ)
Czy półpasiec sam przejdzie?
Zazwyczaj tak, ale bez leczenia półpasiec trwa dłużej i zwiększa się ryzyko powikłań.
Ile trwa półpasiec?
Zwykle 2–4 tygodnie, choć u osób starszych gojenie się zmian skórnych może trwać dłużej.
Czy można ponownie zachorować na półpasiec?
Tak, możliwa jest ponowna reaktywacja wirusa, zwłaszcza u osób z obniżoną odpornością.
Półpasiec u dzieci – czy jest możliwy?
Tak, ale występuje rzadko i zwykle ma łagodny przebieg. Pojawia się u dzieci, które przeszły w przeszłości ospę wietrzną (we wczesnym dzieciństwie).